病院の活動
褥瘡対策
褥瘡とは?
人の皮膚や皮下組織は、圧迫、横ズレにより組織への血流が途絶え、それが一定時間以上になると組織が酸素欠乏に陥り壊死してしまいます。このような物理的力によって生じた皮膚・皮下組織の壊死や、その結果生じた創傷を、褥瘡(じょくそう)、あるいはより一般的に、床ずれと呼びます。
下記のような方に発症することが多いです。
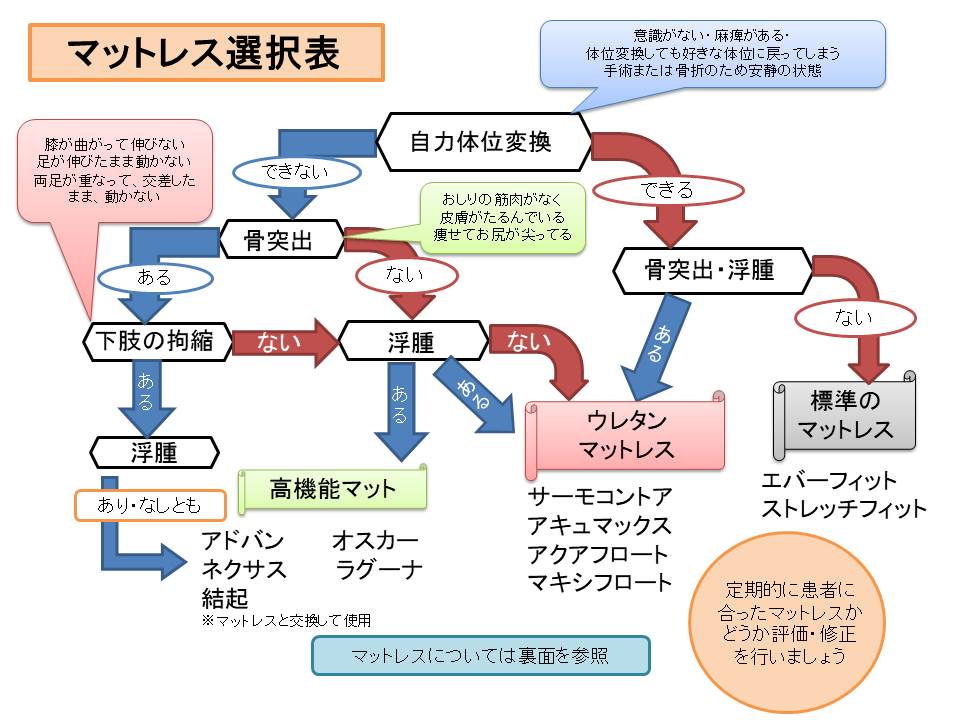
- 自分で体位変換できない(意識状態が悪い、麻痺がある)
- 栄養状態が悪い
- 痩せて骨が突出している
- 関節が拘縮している(曲がったまま伸びない)
- 尿失禁や便失禁がある(皮膚が過剰に湿潤している)
- 5の尿失禁・便失禁の影響を含め、皮膚が脆弱だったり、浮腫(むくみ)があったりする
褥瘡は約1日で発症することもありますが、治すには非常に時間のかかる創傷です。
そのため、褥瘡は発症後に治療するよりむしろ、予防がより大切になります。
褥瘡対策チームの役割
褥瘡は複合的な要因で発症するものですので、傷だけを診るのではなく、全身状態、生活環境、社会背景等“患者さんその人”を全人的に診ることが必要です。
褥瘡を予防したり治療したりするために、医師を含む多職種の医療専門職が褥瘡対策チームを作り、チームで協力して患者さんに関わっています。
現在褥瘡対策チームのメンバーは形成外科医師、皮膚・排泄ケア認定看護師、管理栄養士、薬剤師、理学療法士で構成され、院内褥瘡患者さんの回診や症例検討会を毎週行い、褥瘡予防、早期治癒のための活動をしています。
当院における取り組み
当院では褥瘡ハイリスク患者ケア加算を算定しており、入院患者さん全員に褥瘡のリスク評価を実施しています。そして、褥瘡発症リスクをもつ患者さんに対しては、皮膚・排泄ケア認定看護師が訪問し、入院中の各病棟の褥瘡リンクナースやそのほかの病棟スタッフと情報交換しながら、適切な体圧分散寝具の選択や予防的なスキンケアを実施し褥瘡予防に努めています。
2018年から褥瘡対策チームに形成外科医師が加わり、従来の保存的治療だけではなく、デブリドマン(壊死組織切除)や手術といった外科的なアプローチも積極的に行うことが出来るようになり、褥瘡治療の選択肢が増えました。 褥瘡患者さんは栄養状態が低下している方が多いので、必要に応じ当院のNST(栄養サポートチーム)と協働し栄養管理を行っています。
また褥瘡は治癒までに長期間を要する慢性創傷であり、必ずしも患者さんが退院されるまでに治癒するとは限りません。未治癒の褥瘡を抱えたり、褥瘡発症リスクを抱えたりして自宅や介護施設に戻る場合には、訪問看護師や入所施設のスタッフとも情報共有しながら、院外の患者さんにも継続的に関わっています。
2023年度の院内の褥瘡発生数は99名であり、昨年度発生数95名に比較し微増という結果となりました。重症患者や高度医療を要する患者さんが増加している中、院内発生の7割はⅠ度~Ⅱ度の浅い褥瘡であり、全例が治癒に至っております。
2023年度は新たに高機能エアマットレスが10台導入され、次年度も継続し導入される予定です。引き続き褥瘡予防対策、褥瘡ケアの充実を図り、院内での褥瘡発症の予防や早期発見・早期治癒に努めていきたいと思います。